临床推理:一个67岁的男子与多个颅内病变

文摘
各种各样的疾病出现颅内损伤。在这种情况下报告,一个67岁的老人最初提交给外部医院与恶心,头痛,共济失调和被发现有多个颅内病变。最终诊断是模糊的,他的病情改善后的类固醇和抗生素。不幸的是,3个月后症状。核磁共振成像的大脑显示颅内病变的进展。这种情况下凸显了诊断方法和一般管理策略与未分化的颅内病变患者。最后的诊断是最终达到和提出了进一步讨论。
第一节
67岁高龄的西班牙裔人提供2周的头痛、头晕、恶心、呕吐、共济失调。他有类似症状5个月前,在这段时间里,他被外部医院。之前大脑MRI显示充当枕叶皮层和小脑病变,和活检显示淋巴细胞microvasculitis,尽管最终nondiagnostic。广泛的感染引起,包括CSF研究,是负面的。后类固醇和广谱抗生素,包括万古霉素、头孢吡肟、灭滴灵,他的症状改善了超过2个月。他可以回到他的职业作为一个农场经理,包括训练马匹。不幸的是,他失去了后续由于缺乏医疗保险,直到他的症状返回3个月后,在这段时间里,他被我们的医院。检查显示右单眼绑架缺陷和密度对双关的偏盲。
考虑的问题:
表示和检查定位在哪里?
鉴别诊断是什么?
测试应该完成什么?
到第二节
第二节
表示和检查定位在中枢神经系统内多个领域。正确的同音异义的偏盲沿着左视神经束定位在任何地方,外侧膝状体核,parietotemporal光学辐射,或距状裂。正确的横向ophthalmoparesis是外围的暗示对颅神经(CN)第六神经麻痹,从桥的损伤或者升高颅内压(ICP)导致神经向下牵引。头晕和共济失调本地化小脑或脑干。
主微分多病灶的类别,充当颅内病变是传染病和肿瘤,但血管,自身免疫,炎症诊断也应该被考虑。可能的传染性病原体包括细菌、病毒、真菌和寄生虫。人畜共患疾病应该考虑给这个病人的职业暴露农场经理。慢性感染包括结核病、布鲁氏菌、约翰•坎宁安(JC)病毒,艾滋病毒、弓形虫、隐球菌,脑囊尾蚴病、棘球绦虫,莱姆。
恶性肿瘤复发可以包括的主要病因,尤其是中枢神经系统淋巴瘤、转移性脑癌。尽管这个病人的年龄是自身免疫和炎症性疾病,非典型tumefactive脱髓鞘疾病,遗传病疾病、红斑狼疮、中枢神经系统和神经可呈现离散,复发病灶。中枢神经系统血管炎,包括初级脉管炎,也可以出现反复似的质量损伤。1
核磁共振成像的大脑与对比是一个重要的初始测试。艾滋病毒状况确定immunocompetency和细化微分是至关重要的。病人的前测试是模棱两可的,所以腰椎穿刺应重复。CSF的研究应该包括传染性面板、细胞学和流式细胞术。重复脑活检是必要的,如果CSF研究是模糊的。额外的研究包括血管炎和核磁共振血管造影术的脊柱脊髓损伤临床沉默。恶性肿瘤扫描应该包括胸部、腹部和骨盆。
结果
成像
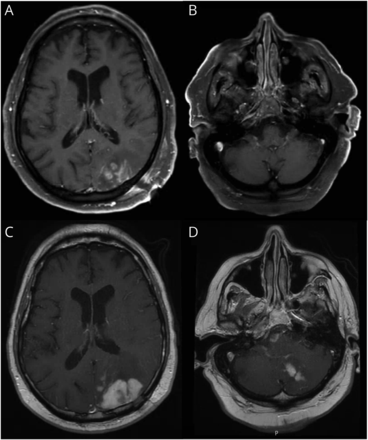
大脑的核磁共振显示间隔增大枕叶和小脑病变,以及新的提高桥的损伤(图1)。脊柱MRI显示没有异常的帘线增强。血管造影显示,没有证据表明血管炎先生。没有证据表明身体原发恶性肿瘤的CT扫描或睾丸超声波。
脑脊液
开启压力是34厘米H2O;300白血细胞(巨噬细胞中性粒细胞淋巴细胞77%,2%,和21%);3红细胞;99 mg / dL葡萄糖;211 mg / dL蛋白质;革兰氏染色阴性;细菌,真菌,抗酸的文化等待;细菌/病毒/酵母面板(eTable 1,links.lww.com/WNL/C797),JC病毒PCR阴性;隐球菌抗原试验阴性;血管紧张素转换酶(ACE) 8 U / L;性病研究实验室阴性;细胞学和流式细胞术结果悬而未决。
血清
包括艾滋病毒不反应的结果,快速血浆反应素负,抗核抗体积极/消极效价,antineutrophil胞质抗体阴性,ACE消极,负面Coccidiomycosis屏幕,QuantiFERON-gold负面的。
考虑的问题:
接下来的步骤是什么管理?
经验治疗开始前有哪些注意事项?
去第三节
第三节
病人表现出ICP升高的迹象包括头痛、呕吐,CN VI麻痹。高危急性呼吸困难和突出,他需要密切监控。临床症状表明紧急ICP危机抑郁的心理状态,不规则的呼吸,和固定的学生。在这种情况下,必须考虑气道保护以及其他干预措施包括升降床,短暂的换气过度,高渗的疗法。2
强效糖皮质激素可以用来治疗vasogenic水肿。地塞米松在星形胶质细胞和周移植而血脑barrier-stabilizing因子,血管内皮生长因子基因表达下调,permeabilizing因素。3减少水肿有助于降低ICP。然而,类固醇应该最好推迟到脑活检可以重复,如类固醇可能会降低样品产量淋巴瘤或脱髓鞘疾病的可能性。4病人接受地塞米松的短期课程。抗生素并不因为恶性肿瘤高关注的管理。
虽然等待结果和活组织检查,病人迅速恶化脑水肿和脑积水和失代偿性的发展。9天内承认,他经历了一个突出的临床事件和死亡。大脑解剖了(图2)。
苏木精和eosin-stained部分演示(A, B)分散的多核巨细胞(黑色箭头)和集群类上皮组织细胞和淋巴细胞(红色箭头)张肿胀、反应性星形胶质细胞(100×放大)。脑膜。地区生产总值(gdp)的出血性坏死披露纤维素样血管炎和microthrombosis,焦血性凝固坏死。200×放大,(C)血管周的聚集的大型细胞被认为在炎性浸润(黑色箭头)。(D)大功率(400×放大)这些细胞的细胞质颗粒,低nuclear-to-cytoplasmic比率,和小而圆核和核仁显著等。这些细胞被确定为Balamuthia mandrillaris营养体。
考虑的问题:
最后的诊断是什么?
进入第四节
第四节
诊断阿米巴脑膜脑炎,是一个极其罕见的传染性脑炎引起的独立生存的原生动物,变形虫。两个独特的临床阿米巴综合征存在:(1)主阿米巴脑膜脑炎、急性出血性脑膜脑炎所致Naegleria fowleri(2)肉芽肿性阿米巴性脑炎,亚急性慢性感染所致Acanthamoeba和Balamuthia mandrillaris。
讨论
Balamuthia在1986年首次分离从脑组织的山魈死于坏死性出血性脑炎在圣地亚哥野生动物公园。第一个人类病例被发现于1991年,自那时以来超过200例Balamuthia全球感染被诊断,其中至少100人在美国。5,6
Naegleria在温暖的淡水和通过吸入感染水传播。5Balamuthia的伤口进入通过吸入或直接接触受污染的土壤或灰尘。一旦感染,Balamuthia和Acanthamoeba扩散到中枢神经系统远隔部位。7Naegleria和Balamuthia在健康的人类已知引起疾病,报告病例是男性的优势在南部和西南部的州,分别。6,8这个人口匹配我们的病人,一个西班牙裔男性在南加州。Acanthamoeba相比之下,发现整个自然环境,导致机会性感染的免疫功能不全的主机。的潜伏期Naegleria平均5天,而孵化的Balamuthia和Acanthamoeba会持续数周甚至数月。7患者通常表现为头痛、假性脑膜炎、癫痫、和昏睡。最初的症状是轻微但总是在周月恶化,病死率大于95%。5
鉴于其稀有和非特异性症状,阿米巴脑炎的诊断是具有挑战性的,经常做尸检。大脑通常MRI显示多病灶的增强,有时与脑积水胆囊病变。9确诊的阿米巴变形虫的脑炎是建立了检测脑组织和脑脊液。
可用的诊断技术包括文化、湿山显微镜,血清学,免疫细胞化学和电子显微镜。与坏死性,出血性,fibropurulent脑膜脑炎Naegleria或肉芽肿性炎症Acanthamoeba组织学的研究结果,Balamuthia2之间的感染可能不同,显示出血、坏死和炎症有或没有肉芽肿。10电子显微镜显示triple-walled囊肿。10的另一个特点Balamuthia通常是高血清浓度和特异性抗体,通过immunofluorescent允许非侵入性检测抗体染色。11新诊断工具包括分子分析脑脊液和组织使用宏基因组下一代测序或实时PCR。10不幸的是,有效的利用这些技术,比如在本例中,经常被延误诊断考虑,杜绝疾病进展迅速,和资源的可访问性。
目前没有标准治疗阿米巴脑炎,因为罕见的病例诊断premortem和有限的临床资料。多方案的几个幸存者包括两性霉素B、利福平、氟康唑,miltefosine,阿奇霉素;对两性霉素B特别展示了体外活动Naegleria。12,13
他第一次住院后,这个病人的病情有所改善之前的几个月恶化,这对阿米巴脑炎是不寻常的。虽然不清楚为什么,他的进步可能归因于有效的广谱抗生素对抗活动Balamuthia和亚急性慢性疾病的传播。不幸的是,最终疾病进展和诊断和任何潜在的靶向治疗之前被证明是致命的。
阿米巴脑炎可能难以识别的许多情况下,大多数供应商不熟悉疾病及其表示。增加认识和利用的快速筛选方法,早期诊断可能允许测定有效的治疗策略,目的是提高生存的机会。
研究资金
没有针对性的资金报告。
信息披露
作者报告没有相关的信息披露。去首页Neurology.org/N为充分披露。
承认
感谢劳伦斯•汉森博士的病理学和神经科学教授,加州大学圣地亚哥分校的因诊断和教育有关病理学的阿米巴生物。
附录的作者
脚注
去首页Neurology.org/N为充分披露。资金信息和披露认为作者相关的,如果有的话,年底提供这篇文章。
提交和外部同行评议。处理编辑器是居民和其他部分副主编凯瑟琳·傅。
- 收到了2022年9月21日。
- 接受的最终形式2023年3月21日。
- 188金宝搏官网登录